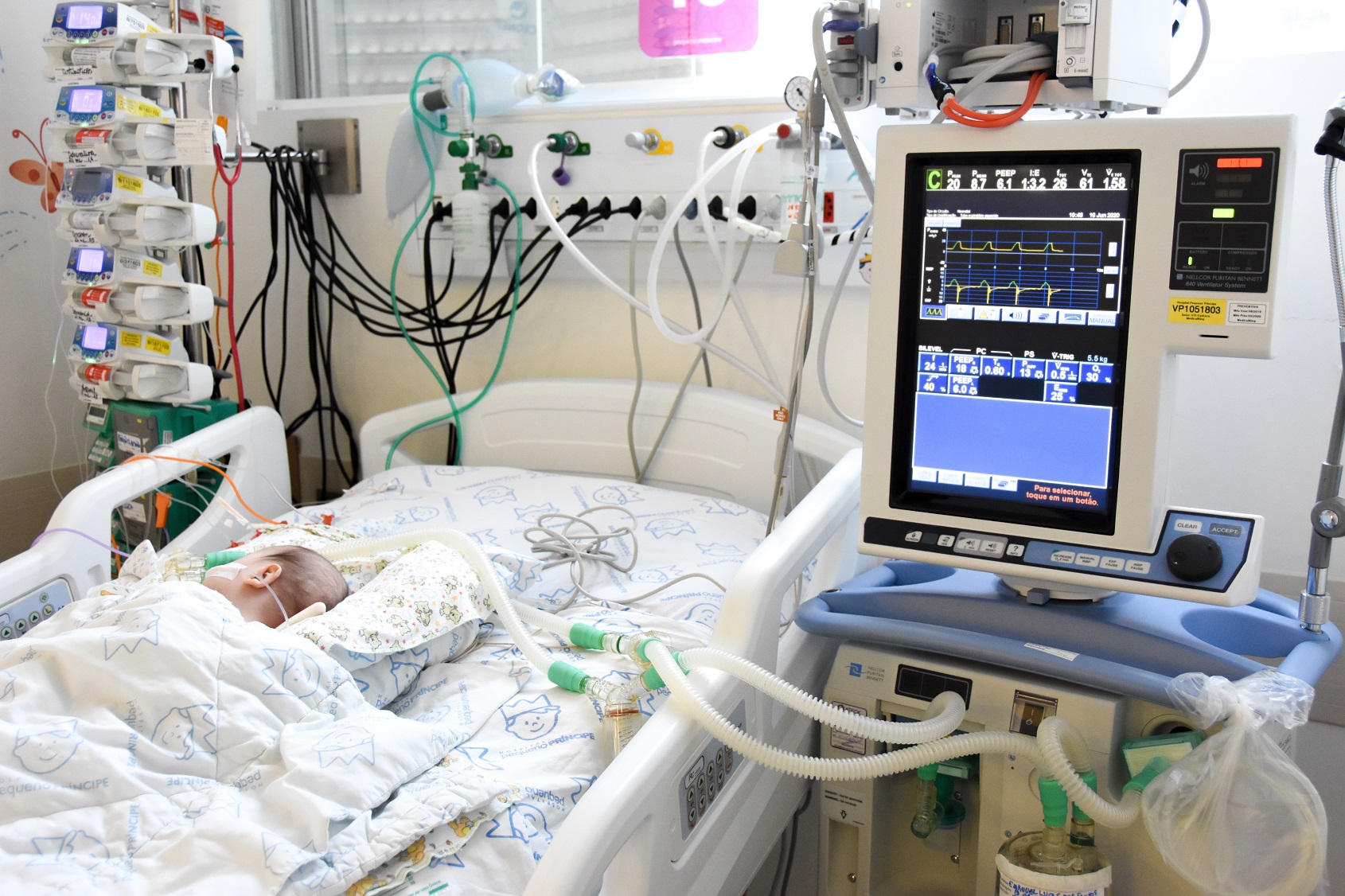
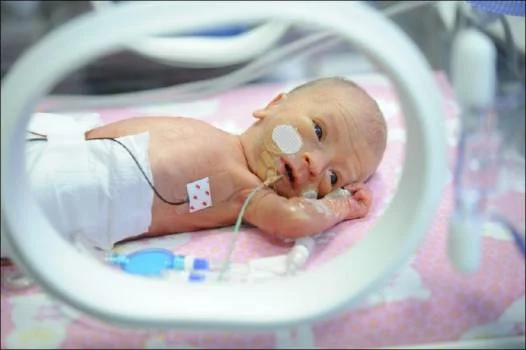
Estratégias Otimizadas de Ventilação Mecânica: Podemos Evitar ou Reduzir a Lesão Pulmonar? Sobre o artigo O artigo discute a importância da ventilação mecânica invasiva como intervenção salvadora em recém-nascidos prematuros com insuficiência respiratória, destacando, entretanto, seu papel na gênese da lesão pulmonar induzida pelo ventilador (VILI) e da displasia broncopulmonar (DBP). Apesar do aumento do uso de suporte não invasivo, muitos prematuros ainda necessitam intubação e ventilação invasiva. A DBP permanece uma complicação relevante, com impacto pulmonar e neurológico a longo prazo. Assim, compreender os mecanismos fisiopatológicos da VILI e aplicar estratégias de ventilação protetora é fundamental na prática neonatal. Métodos utilizados Trata-se de um artigo de revisão narrativa, fundamentado em: Estudos experimentais em modelos animais sobre mecanismos de VILI Ensaios clínicos randomizados comparando modos ventilatórios Meta-análises e revisões sistemáticas (incluindo revisões Cochrane) Estudos observacionais em prematuros A análise contempla ventilação convencional, ventilação com volume-alvo (VTV), ventilação de alta frequência (HFV), estratégias de recrutamento pulmonar, hipercapnia permissiva, sincronização ventilatória e desmame precoce. Resultados Mecanismos de lesão pulmonar Os principais fatores associados à VILI são: Volutrauma (hiperdistensão por altos volumes correntes) Atelectotrauma (abertura e colapso repetitivo de unidades alveolares) Toxicidade pelo oxigênio (estresse oxidativo) Biotrauma (resposta inflamatória pulmonar) Prematuros são particularmente vulneráveis devido à deficiência de surfactante e exposição inflamatória pré e pós-natal. Princípios da ventilação protetora Uma estratégia protetora deve: Limitar volume corrente (idealmente ≤7 mL/kg) Recrutar áreas atelectasiadas quando presentes Utilizar a menor FiO₂ possível Tratar deficiência de surfactante quando indicada O uso da FiO₂ como marcador indireto de atelectasia e a aplicação do conceito da Lei de Laplace são destacados como fundamentos fisiológicos. Ventilação com volume-alvo (VTV) Comparada à ventilação limitada por pressão, a VTV: Estabiliza o volume corrente Reduz exposição a volumes excessivos Diminui pneumotórax Reduz hipocapnia Reduz desfecho combinado morte ou DBP Evidências derivam principalmente de prematuros com síndrome do desconforto respiratório (SDR). Hipercapnia permissiva Ensaios clínicos não demonstraram redução clara de DBP. A diferença real de PaCO₂ entre grupos foi menor que o previsto, e os volumes correntes foram semelhantes. Ventilação de Alta Frequência (HFV) Características: Pressão distensora contínua (CDP) Oscilações de 10–15 Hz Volumes correntes de 1,5–2,5 mL/kg Estudos mostram redução modesta e inconsistente de DBP. Benefícios parecem maiores quando associada a estratégia de pulmão aberto e em SDR grave. Desmame e extubação precoce A duração da ventilação invasiva correlaciona-se com maior risco de DBP, especialmente quando ultrapassa 24 horas. Intervenções que favorecem extubação: Cafeína Corticoide pós-natal tardio Estratégia agressiva de desmame Manejo não invasivo proativo Essas medidas reduzem DBP e melhoram desfecho neurológico. Discussão A evidência atual sustenta que a ventilação protetora deve focar na otimização do volume pulmonar e na prevenção da hiperdistensão. A VTV apresenta maior robustez de evidência na SDR neonatal. A HFV demonstra potencial benefício quando aplicada dentro do conceito de pulmão aberto. Entretanto, a maioria dos estudos concentra-se em prematuros com SDR precoce. O perfil atual dos pacientes intubados mudou, incluindo prematuros tardios com doença pulmonar heterogênea secundária a sepse ou enterocolite. Faltam estudos avaliando eficácia e segurança dessas estratégias nesse novo cenário clínico. Conclusão A lesão pulmonar induzida pelo ventilador permanece fator central no desenvolvimento da DBP. Os pilares da ventilação protetora incluem: Limitação de volume corrente Recrutamento adequado quando há atelectasia Minimização de FiO₂ Redução máxima da duração da ventilação invasiva A VTV e a HFV apresentam evidência de proteção pulmonar principalmente em prematuros com SDR. Estudos futuros devem avaliar sua aplicabilidade em doenças pulmonares heterogêneas. Insights clínicos Qual o principal mecanismo de lesão pulmonar na ventilação neonatal? A hiperdistensão alveolar por volumes excessivos (volutrauma) e o colapso repetitivo (atelectotrauma) são os principais mecanismos. Qual volume corrente é considerado mais seguro em prematuros? De modo geral, recomenda-se não ultrapassar 7 mL/kg, salvo aumento importante de espaço morto. A ventilação com volume-alvo reduz DBP? Sim, meta-análises demonstram redução no desfecho combinado morte ou DBP em prematuros com SDR. A HFV é superior à ventilação convencional? Pode oferecer benefício modesto e inconsistente, especialmente quando aplicada com estratégia de pulmão aberto. Qual a estratégia mais eficaz para reduzir DBP? Evitar ou reduzir ao máximo a duração da ventilação invasiva, priorizando suporte não invasivo e extubação precoce. A hipercapnia permissiva reduz DBP? Ensaios clínicos não demonstraram benefício claro. Quando realizar recrutamento pulmonar? Somente na presença de atelectasia. Caso contrário, pode aumentar risco de hiperdistensão. Para ver mais conteúdos como este, acesse: NeoPed Hub
Faça login para acessar o conteúdo
ou cadastre-se. | ESQUECI MINHA SENHA